
Спермограмма – это анализ эякулята, во время которого оценивают качественные, количественные и морфологические характеристики сперматозоидов. Исследование помогает проверить репродуктивную функцию мужчины и диагностировать некоторые заболевания мочеполовой системы. Врачам-репродуктологам результаты анализа помогают понять, за счет чего снижена фертильность мужчины, как ее можно повысить. Исследование эякулята входит в программу обследования при подготовке к применению вспомогательных репродуктивных технологий.
Спермограмма – особое исследование. Его может выполнить не всякий лаборант и врач лабораторной диагностики, для этого нужно пройти специальное обучение. В лаборатории ЦИР работают высококвалифицированные специалисты и применяется современное оборудование, это позволяет получить максимально точный результат.
В каких случаях мужчине может быть назначена спермограмма?
Основные показания к проведению анализа:- Бесплодие – состояние, при котором пара в течение года и дольше регулярно занимается сексом, не пользуется средствами контрацепции, но при этом у женщины не наступает беременность.
- Подготовка к применению вспомогательных репродуктивных технологий: ЭКО, ИКСИ.
- Подготовка к криоконсервации сперматозоидов.
- В процессе лечения бесплодия спермограмма помогает проконтролировать его эффективность.
- При некоторых заболеваниях, которые могут повлиять на мужскую фертильность, например, при наличии варикоцеле – варикозном расширении вен яичка.
- По желанию мужчины, если он хочет проверить свою репродуктивную функцию.
|
Существует несколько разновидностей спермограммы. Каждая из них оптимальна в тех или иных случаях. Об этом на нашем сайте есть отдельная статья.
|
Как правильно сдавать эякулят?
Для того чтобы получить достоверные результаты анализа спермограммы, мужчина перед сдачей материала должен соблюдать некоторые рекомендации:
- За неделю, а еще лучше за десять дней нужно полностью отказаться от алкоголя.
- В течение 2-3 дней перед сдачей анализа воздержаться от секса и мастурбации.
- Накануне противопоказаны интенсивные физические нагрузки, психоэмоциональное перенапряжение.
- Ночью перед сдачей спермограммы нужно хорошо выспаться.
- В течение 2,5 месяцев следует воздержаться от посещения бань, саун и других тепловых процедур.
- Непосредственно перед сдачей анализа нужно помочиться, чтобы очистить мочеиспускательный канал, помыть с мылом руки, половые органы.
Расшифровка результатов спермограммы
Сначала сотрудник лаборатории проводит визуальную оценку эякулята, затем изучает его под микроскопом.Визуальный осмотр
Какие показатели спермограммы нормальные? Для начала нужно оценить внешний вид и свойства семенной жидкости. Учитывают следующие показатели:
- Консистенция. В норме сперма должна быть густой и вязкой, но в течение часа разжижается, потому что в ней присутствуют ферменты предстательной железы. Если этого не происходит, возможно, имеется воспалительный процесс в простате. Любые необычные включения в эякуляте могут свидетельствовать о патологии.
- Вязкость. Для того чтобы ее проверить, нужно опустить в эякулят через час после того, как он стал жидким, стеклянную палочку и попытаться растянуть нить. В норме она получится не длиннее 2 см.
- Объем определяют после разжижения. В норме во время эякуляции выделяется 1,5–6 мл спермы.
- Цвет. У нормальной спермы молочный или серовато-белый. Если в семенной жидкости повышено количество лейкоцитов из-за воспаления, она становится желтоватой, если есть примесь крови – красной. Если в эякуляте нет сперматозоидов, он может быть прозрачным.
- Кислотность (pH). У здорового мужчины должна быть слабо или умеренно щелочной. Если семенная жидкость сильнощелочная, это может говорить о патологическом процессе в предстательной железе. Кислая среда эякулята может быть обусловлена непроходимостью семявыбрасывающих протоков.
Как расшифровать спермограмму
Для того чтобы получить корректные данные спермограммы, нужно соблюдать некоторые правила. Анализ семенной жидкости под микроскопом проводят через один час после сбора материала. На показатели могут влиять некоторые факторы, связанные с общим состоянием мужчины, его образом жизни. Поэтому исследование нужно провести дважды. Врач может порекомендовать повторить анализ через 7–21 день. Если результаты сильно различаются, может потребоваться и третий анализ.
Агглютинация
Этим термином называют картину, пр и которой подвижные сперматозоиды склеиваются между собой и образуют скопления. В норме при анализе спермограммы этого быть не должно. Выделяют четыре степени агглютинации:
- Изолированные «+» (I степень): в агглютинатах менее 10 сперматозоидов, большинство свободны.
- Средняя степень «++» (II): в агглютинатах по 10-50 сперматозоидов, много свободных.
- Значительная «+++» (III): в агглютинатах более 50 сперматозоидов, мало свободных.
- Тяжелая степень «++++» (III): агглютинаты включают все сперматозоиды, многие из них взаимосвязаны.
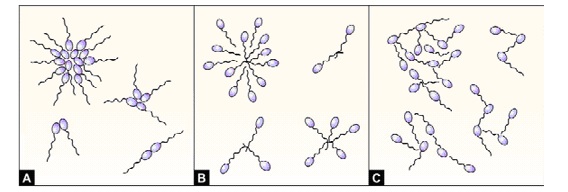
Botros RMB Rizk, Hassan N Sallam/ Clinical Infertility and In Vitro Fertilization. JP Medical Ltd. 2012
Агрегация
В отличие от агглютинации, это склеивание неподвижных сперматозоидов. В семенной жидкости здорового мужчины могут обнаруживаться такие скопления, в которых находится совсем немного сперматозоидов. Если их сотни, то это уже патология.
Слизь
В нормальном эякуляте слизь присутствовать не должна. Если она обнаруживается, то, скорее всего она попала в семенную жидкость из воспаленной предстательной железы или семенных пузырьков. Слизь создает вязкую среду, в которой сперматозоидам сложно двигаться, из-за этого они не могут достигнуть яйцеклетки, и не происходит оплодотворения. Когда в семенной жидкости много слизи, сложно подсчитать число сперматозоидов.
Липоидные тельца
Под микроскопом эти образования выглядят как мелкие блестящие зернышки. Они присутствуют в эякуляте в норме, и обычно их много. Если их становится очень мало, или они исчезают совсем, это может говорить о воспалительном процессе.
Гиалиновые шары
Эти образования крупные и имеют округлую форму. Они появляются, когда в предстательной железе возникают застойные процессы.
Подвижность сперматозоидов (кинезисграмма)
Этот показатель играет важную роль, так как от него напрямую зависит, смогут ли сперматозоиды достичь яйцеклетки, и произойдет ли в итоге оплодотворение. Для того чтобы исключить ошибку, под микроскопом осматривают две капли спермы, в каждой из них оценивают подвижность 100 сперматозоидов. Если результаты сильно различаются, исследуют третью каплю.
В зависимости от степени подвижности, все сперматозоиды делят на 3 группы:- A – быстрые поступательные (правильные, направленные вперед) движения.
- B – вялые, медленные поступательные движения.
- C – другие виды движений непоступательного характера.
- D – отсутствие подвижности.
В норме число сперматозоидов категории A, B и C должно составлять не менее 40%, A и B - не менее 32%.

PregnancyTips.org
| Состояние, при котором сперматозоидов с нормальной подвижностью меньше нормы, называется астенозооспермией. |
Подсчет числа сперматозоидов
После того как оценены все предыдущие показатели, подсчитывают количество сперматозоидов в спермограмме. Для того чтобы половые клетки было удобно считать, их обездвиживают с помощью специальных растворов.
|
В норме в одном миллилитре спермы должно содержаться не менее 15 миллионов сперматозоидов. Если меньше – такое состояние называют олигозооспермией. Во всем эякуляте должно содержаться не менее 39 миллионов сперматозоидов. Азооспермия – когда сперматозоидов в семенной жидкости нет совсем. Криптозооспермия – когда отдельные половые клетки удается выявить после центрифугирования.
|
Изучение строения (морфологии) сперматозоидов
Нормальный сперматозоид должен иметь определенное строение.
Существуют множество критериев оценки морфологии, на сегодняшний день эталонными критериями приняты критерии Крюгера, разработанные в 1986 году. Они предусматривают оценку большого числа показателей. Сперматозоиды тщательно изучают и выбирают среди них «идеальные». В "хорошей" спермограмме таковых должно быть не менее 4%. Более низкие показатели связаны со снижением фертильности. Именно морфологию по строгим критериям Крюгера оценивают специалисты ЦИР в анализе Спермограмма по Крюгеру.
Встречаются разные нарушения формы сперматозоидов:
- Изменения со стороны головки: слишком маленькая или слишком большая, с измененной формой, удвоенная. Могут
отмечаться различные дефекты акросомы – структуры, расположенной в передней части головки сперматозоида. Иногда акросома может отсутствовать. Существует редкое генетическое заболевание, при котором все сперматозоиды
лишены акросомы. Такое состояние носит название глобозооспермия. - Изменения со стороны шейки и средней части. Шейка может прикрепляться к головке в неправильном месте или под неправильным углом, быть слишком толстой или тонкой.
- Изменения со стороны хвоста: слишком короткий, «изломанный», закрученный, двойной.
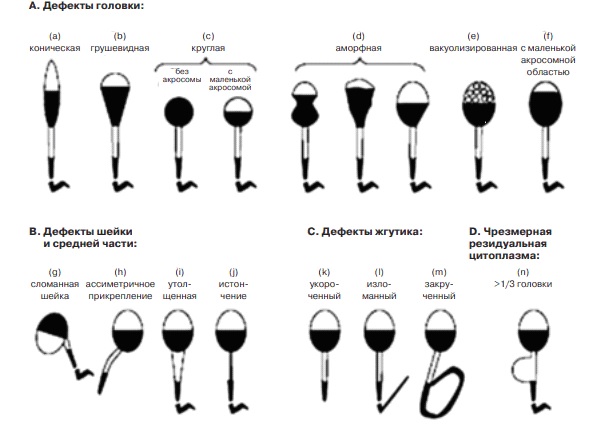
Kruger et al./ A new computerized method of reading sperm morphology (strict criteria) is as efficient as
technician reading. FERTILITY AND STERILITY, Vol. 59, No.1, January 1993
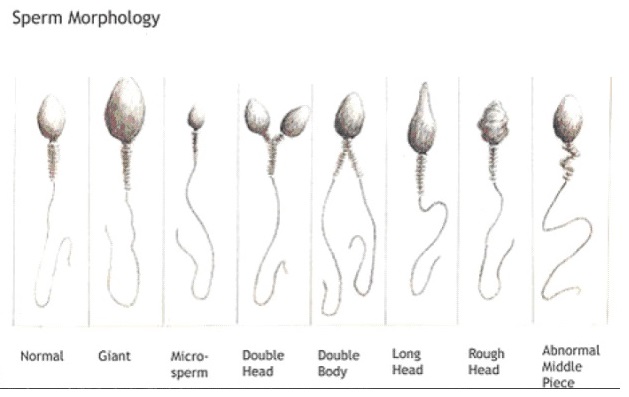
menshealth-questions.net
|
Согласно последнему изданию ВОЗ процент сперматозоидов с нормальной морфологией в эякуляте должен составлять не менее 4%. Если этот процент меньше, такое состояние называется тератозооспермия.
Если сочетаются все три описанных выше нарушения - сперматозоидов мало, среди них мало подвижных и много с морфологическими дефектами – это состояние носит название олигоастенотератозооспермия.
|
Причины тератозооспермии бывают разными: воспалительные процессы в органах мочеполовой системы (орхит, эпидидимит), варикоцеле, прием некоторых лекарственных препаратов, курение, алкоголь.
Доля живых сперматозоидов
Если во время оценки подвижности неподвижных сперматозоидов оказалось больше половины, нужно проверить их жизнеспособность. Для этого применяют специальные методы окраски. В норме жизнеспособных клеток должно быть 58% и больше. Каждый подвижный сперматозоид всегда является живым, неподвижные могут быть как живыми, так и «мертвыми».Другие клетки в составе спермы
Помимо сперматозоидов, в семенной жидкости могут присутствовать и другие клетки. Одни из них обнаруживаются в норме, другие свидетельствуют о патологических процессах:- Клетки сперматогенеза – предшественники сперматозоидов на разных стадиях созревания. Они могут быть обнаружены в
норме, обычно не более 2–4%. Если их количество повышается, это может свидетельствовать о секреторной форме бесплодия. - Остаточные тельца – капли, которые образуются в процессе созревания сперматозоидов. В сперме
здорового мужчины их практически нет, а появление нередко сочетается с повышенным количеством клеток сперматогенеза. - Спермиофаги – аналог макрофагов, клеток иммунной системы, которые «пожирают» чужеродные частицы. Спермиофаги пожирают сперматозоиды. В норме в эякуляте их нет. Если они обнаружены, это говорит о застое семенной жидкости в придатке яичка, скорее всего в ней будут присутствовать неполноценные и старые сперматозоиды.
- Эритроциты – в норме в сперме отсутствуют. Они появляются (такое состояние называется гемоспермией) в случае если
имеет место воспалительный процесс в добавочных половых железах, доброкачественная гиперплазия простаты. - Лейкоциты. Их должно быть не больше 1 миллиона на 1 мл эякулята. Повышение концентрации
лейкоцитов обычно наблюдается при воспалительных процессах в предстательной железе, семенных пузырьках. Если в сперме присутствует гной, в ней много лейкоцитов, она желтоватая и имеет неприятный запах -
такое состояние называется пиоспермией.
Анализ на антиспермальные антитела
При подозрении на иммунную природу бесплодия проводят исследование на антиспермальные антитела. Эти антитела вырабатываются иммунной системой в ответ на контакт со спермой, они могут затруднять движение сперматозоидов или мешать их слиянию с яйцеклеткой. Наиболее распространенным тестом для определения содержания антиспермальных антител в эякуляте является MAR-тест. Существуют MAR-тесты IgG и MAR-тесты IgA. При этом исследовании сперма смешивается с латексными частичками, которые покрыты антителами, и антисывороткой к антителам. Если сперматозоиды склеиваются с этими частичками, это значит, что на их поверхности есть антиспермальные антитела. Если же свободно перемещаются – АСАТ отсутствуют. При MAR-тесте более 50% проникновение сперматозоидов в цервикальную слизь значительно ухудшается, и тем самым не происходит оплодотворения.| Если все показатели, о которых мы рассказали выше, находятся в пределах нормы – это нормозооспермия. |
Биохимические показатели спермы: фруктоза, цинк, лимонная кислота (цитрат)
Исследование биохимии спермы позволяет определить состав и концентрацию основных биохимических показателей эякулята и оценить работу придаточных желез мужской половой системы и гормонального статуса.
Фруктоза обеспечивает поддержание обмена веществ и является источником энергии для подвижности сперматозоидов. Она образуется в семенных пузырьках под воздействием мужских половых гормонов (андрогенов). Воспаление семенных пузырьков приводит к снижению фруктозы в спермоплазме. Также определение фруктозы имеет большое значение для оценки уровня проходимости семявыносящих путей. Врожденное нарушение проходимости семявыносящих протоков может встречаться в составе муковисцидоза – аутосомного рецессивного заболевания, вызванного мутацией в гене CFTR.
Цинк считается показателем секреторной активности предстательной железы, где он образуется и отвечает за качество сперматозоидов. Он входит в состав многих белков, принимая участие в процессах роста и дифференцировки клеток.
Лимонная кислота (цитрат) – второй маркер, отражающий функциональное состояние предстательной железы. Лимонная кислота способствует разжижению спермы, активации фермента гиалуронидазы, а последняя, в свою очередь, способствует проникновению сперматозоидов в яйцеклетку.
Как выглядит спермограмма: фото
Сперматозоиды под микроскопом выглядят следующим образом:
фото нативного и окрашенного препаратов. Сделано в Лаборатории ЦИР
Расшифровка показателей спермы
В таблице ниже мы собрали основные показатели спермограммы, указали нормы и возможные причины отклонений:
| Показатель | Норма | Причины повышения | Причины снижения |
| Время разжижения спермы | 15-60 минут | Хронические воспалительные процессы, например, простатит или везикулит | Чаще всего не свидетельствует о патологии |
| Вязкость | Длинная нить не более 2 см |
|
|
| Цвет | Бело-сероватый, однородный | Красно-коричневый - много эритроцитов. Желтоватый - много лейкоцитов, прием некоторых видов пищи, лекарственных препаратов | Прозрачная – низкое количество или отсутствие сперматозоидов |
| Объем | Не менее 1,5 мл | Воспалительные процессы в органах мочеполовой системы |
|
| Кислотность (pH) | 7,2-8 | В норме после эякуляции со временем увеличивается |
|
| Агрегация сперматозоидов | Могут присутствовать немногочисленные небольшие скопления сперматозоидов | Хронические инфекционно-воспалительные заболевания органов мочеполовой системы |
|
| Агглютинация сперматозоидов |
| Возможно присутствие антиспермальных антител. Нужно продолжить обследование для определения иммунологических причин бесплодия |
|
| Подвижность сперматозоидов | Общее число подвижных сперматозоидов - не менее 40%, прогрессивно-подвижных - не менее 32% |
|
|
| Процент жизнеспособных сперматозоидов | Не менее 58% |
| См. оценку подвижности сперматозоидов. |
| Общее число сперматозоидов в эякуляте | Не менее 39 млн |
|
|
| Концентрация сперматозоидов | Не менее 15 млн в 1 мл |
| См. общее число сперматозоидов в эякуляте |
| Процент сперматозоидов с нормальной морфологией | Не менее 4% |
|
|
| Лейкоциты | Менее 1 млн в 1 мл |
|
|
| Клетки сперматогенеза | Не более 2-4% | Секреторная форма бесплодия |
|
| MAR-тест (антиспермальные антитела в сперме) | Не более 25% сперматозоидов, покрытых частицами | Иммунный фактор бесплодия |
|
| Спермиофаги | В норме отсутствуют | Застой семенной жидкости в придатке яичка |
|
| Эритроциты | В норме отсутствуют | • Воспалительный процесс в добавочных половых железах • Доброкачественная гиперплазия простаты |
|
Что делать, если получен «плохой» результат спермограммы?
Решение будет принимать врач. Только специалист может определить, насколько сильно обнаруженные изменения могут повлиять на репродуктивную функцию, разобраться в их причинах и назначить эффективное лечение. По результатам анализа может быть назначено дополнительное обследование, лечение или рекомендованы вспомогательные репродуктивные технологии.
Как улучшить качество спермы?
Соблюдайте рекомендации из этого списка:
- Занимайтесь спортом. Исследования показывают, что у мужчин, которые регулярно выполняют физические упражнения, выше уровень тестостерона и качество спермы. Но помните, что чрезмерные нагрузки могут привести к обратному эффекту.
- Старайтесь избегать психоэмоционального перенапряжения.
- Поддерживайте здоровый вес. Ожирение - один из факторов риска бесплодия.
- Максимально ограничьте прием алкоголя.
- Выделяйте достаточное время для сна. Средняя норма для взрослого человека - 6-8 часов.
- Откажитесь от курения.
- Употребляйте в пищу больше фруктов, овощей и рыбы. Ограничьте употребление мясных продуктов, полуфабрикатов и хлебобулочных изделий.
- Ограничьте потребление сои: в ней содержится много изофлавонов, которые плохо влияют на качество спермы.
Эти рекомендации помогают, если мужчина в целом здоров. Но если есть заболевание, из-за которого возникли изменения в спермограмме, одного здорового образа жизни недостаточно. Нужно обратиться к врачу и начать лечение.
В Центре Иммунологии и Репродукции работает лаборатория, оснащенная современным оборудованием, которое позволяет провести любые исследования эякулята и получить достоверный, точный результат. По результатам вас проконсультирует высококвалифицированный врач-андролог. Ждем вас в ЦИР!



